放射線治療科
特色
放射線治療は、手術療法・薬物療法と並び、がん治療の三本柱のひとつです。根治目的にも緩和目的にも活躍し、以下のような利点を有しています。
1) 機能・形態の温存に優れている
2) 全身のどの部位にも(手術の困難な部位でも)照射できる
3) 低侵襲(体への負担が少ないということ)で、高齢者や持病のある患者さんにも使用できる
年間 500~600人の患者さんを治療しており、適応のある患者さんにはIMRT(強度変調放射線治療)や定位放射線治療といった「高精度放射線治療」を積極的に実施しています。
高精度放射線治療を受ける患者さんは約半数に及びますが、これだけ大勢に「高精度治療」を行うには十分な人員が必要です。放射線治療医や看護師、診療放射線技師の人数がそろっているのは勿論のこと、高度な放射線治療を安全に実施するには欠かせない「医学物理士」も、放射線治療科専従で2名常勤で雇用しています。これらスタッフが、当医療センターの高精度放射線治療件数を支えています。
治療人数・内容・人員体制など、当医療センターは和歌山県内~泉南地域においてトップレベルであり、また、県内唯一の日本放射線腫瘍学会認定施設でもあります。
各診療科と密に連携をとり、ひとりひとりの病状に適した、質の高いがん治療の提供を行います。良質な放射線治療を広く提供することで和歌山の患者さんに放射線治療のメリットを実感してもらい、放射線治療を身近なものにすること、これが当科の使命であると考えています。
保有機器
● リニアック 2台
・ Varian 社 TrueBeam STx
・ Varian 社 CLINAC iX
● 小線源治療装置 1台
・ Elekta 社 マイクロセレクトロン HDR

スタッフ紹介
医師
根來 慶春 (ねごろ よしはる)
| 役職 | 部長 |
|---|---|
| 卒業年 | 1993(平成5)年 |
| 専門分野 | 放射線治療 |
| 資格 | 日本医学放射線学会放射線治療専門医 |
| その他 | 医学博士 京都大学医学部臨床教授 |
| 関連するページ | 日赤和歌山情報局Hot"すこやかな毎日のために” 放射線治療① 日赤和歌山の放射線治療(2022年9月8日公開) 放射線治療② 放射線治療の副作用(2022年10月13日公開) 放射線治療③ 放射線治療中の生活(2022年11月10日公開) |
小倉 健吾 (おぐら けんご)
| 役職 | 副部長 |
|---|---|
| 卒業年 | 2005(平成17)年 |
| 専門分野 | 放射線治療 |
| 資格 | 日本医学放射線学会放射線治療専門医 |
| その他 | 医学博士 日本医学放射線学会放射線治療研修指導者 |
立石 雄大 (たていし ゆうだい)
| 役職 | 医師 |
|---|---|
| 卒業年 | 2019(平成31)年 |
| 専門分野 | 放射線治療 |
| 資格 |
河村 晃 (かわむら あきら)
| 役職 | 医師(兼) |
|---|---|
| 卒業年 | 2006(平成18)年 |
| 専門分野 | 画像診断 |
| 資格 | 日本医学放射線学会放射線診断専門医 |
筒井 一成 (つつい かずしげ)
| 役職 | 嘱託 |
|---|---|
| 卒業年 | 1979(昭和54)年 |
| 専門分野 | 放射線治療 |
| 資格 | 日本医学放射線学会放射線治療専門医 |
【放射線治療技術課】 診療放射線技師認定取得状況
2023(令和5)年8月現在
| 日本放射線治療専門放射線技師認定機構 放射線治療専門放射線技師 | 2名 |
| 医学物理士認定機構 医学物理士 | 1名 |
| 第一種放射線取扱主任者 | 2名 |
| 肺がんCT検診認定機構 肺がんCT検診認定技師 | 1名 |
| 日本診療放射線技師会 医療画像情報精度管理士 | 1名 |
| 国際医療リスクマネージメント学会 医療安全管理者 | 1名 |
【医学物理課】 認定取得状況
2023(令和5)年4月現在
| 医学物理士認定機構 医学物理士 | 2名 |
| (兼)医学物理士認定機構 治療専門医学物理士 | 1名 |
| 放射線治療品質管理機構 放射線治療品質管理士 | 1名 |
外来担当医表
放射線治療の前後にかかる診察を受けられる方
|
場所 |
本館2階(2B) |
|---|---|
|
注意事項 |
初診、再診ともに「完全予約制」です。 |
| 予約方法 |
★初診
①他の医療機関からの紹介状がある場合
→予約センターにて予約(0120-936-385) 予約受付時間 平日 9時~19時
土曜日 9時~13時
※ 日・祝日を除く
②他の医療機関からの紹介がない場合 →まず、当医療センター内の、他の診療科を受診して ください 放射線治療が必要なら、その科から予約手続きを 行います ★再診 2B受付にて予約(073-422-4171) 予約受付時間 平日 9時~17時 |
| 区分 | 月 | 火 | 水 | 木 | 金 |
|---|---|---|---|---|---|
| AC | 小倉 | 根來 |
★1
交替制
|
根來 | 小倉 |
| 交替制 | 立石 | - | 交替制 | 立石 |
(2023年7月1日~)
※ 区分
(A:紹介予約 B:当日初診 C:予約再診 D:当日再診)
★1:不定期に休診になる場合がありますので、ご了承ください。
※ 放射線治療に関する相談・説明(初診)および治療終了後の再診の方が対象です。
※ 都合により変更する場合もありますのでご了承ください。
放射線治療中の方
|
場所 |
本館地下1階(B1A:高精度放射線治療センター) |
|---|---|
|
受付時間 |
放射線治療中の、体調不良その他のご連絡は、本館地下1階 高精度放射線治療センター受付まで(073-422-4171) 受付時間 平日 9時~17時 |
| 区分 | 月 | 火 | 水 | 木 | 金 |
|---|---|---|---|---|---|
| 交替制 | 小倉 |
交替制
|
立石 | 根來 |
(2024年4月1日~)
※ 放射線治療中の患者さん(照射を受けられている方)が対象です。
※ 放射線治療前の相談・説明(初診)や、治療終了後の再診は、本館2階で行っています。
※ 赤字の名前は女性医師です。
※ 都合により変更する場合もありますのでご了承ください。
診療実績
令和4年度(2022.4~2023.3) 射線治療件数
| 放射線治療全患者数 |
617 |
|
上記の内、 |
520 |
| 主な特殊照射 | |
|
定位照射(脳) |
48 |
|
定位照射(体幹部) |
49 |
|
強度変調放射線治療 (IMRT) |
225 |
|
全身照射 |
1 |
|
小線源治療 |
10 |
|
内用療法 I-131 |
1 |
|
内用療法 Ra-223 |
1 |
令和3年度(2021.4~2022.3) 放射線治療件数
| 放射線治療全患者数 |
625 |
|
上記の内、 |
500 |
| 主な特殊照射 | |
|
定位照射(脳) |
45 |
|
定位照射(体幹部) |
50 |
|
強度変調放射線治療 (IMRT) |
207 |
|
全身照射 |
2 |
|
小線源治療 |
3 |
|
内用療法 I-131 |
1 |
|
内用療法 Ra-223 |
0 |
令和2年度(2020.4~2021.3) 放射線治療件数
| 放射線治療全患者数 | 530 |
|
上記の内、
新規放射線治療患者数 |
383 |
| 主な特殊照射 | |
| 定位照射(脳) | 44 |
| 定位照射(体幹部) | 53 |
|
強度変調放射線治療
(IMRT)
|
161 |
| 全身照射 | 4 |
| 小線源治療 | 9 |
| 内用療法 I-131 | 2 |
| 内用療法 Ra-223 | 2 |
患者さんへ
放射線治療は、手術と並び、がんの根治を可能とする治療法です(薬物療法のみでは、一部の例外を除き根治は困難です)。手術に耐えられないような高齢者や、持病をいくつも持っている患者さんでも放射線治療は可能です。
また、放射線治療は緩和治療も得意です。根治が難しい状況でも、体力を落とさないようにコントロールした範囲で、がんによる疼痛などを抑えることができます。
このように、放射線治療は大変間口の広い治療法です。そのため、欧米では、がん患者さん全体の60%が何らかの形で放射線治療を利用しますが、日本では30%に留まっています。戦後の日本では、手術向きのがんが多かったので放射線治療の出番も少なかったのですが、現在は生活スタイルもがんの種類も欧米化しています。放射線治療も欧米並みに使われてよいはずですが、欧米の半分しか使われていません。日本では患者さんも医師も、戦後の常識からなかなか抜け出せずにいるのです。
放射線治療は手術と比べて、体力のない人でも治療が可能で、切り取らないので臓器の形態や機能を残せるという利点も持っています。もちろん手術には、放射線治療にない別の利点があります。どちらがよいかは、がんの状況次第ですが、「手術ができないから放射線治療を選ぶ」のではなく、「手術と放射線治療を比べて納得できた方を選ぶ」ことが重要です。
放射線治療が得意な分野を以下に列挙します。当てはまる場合は、放射線治療があなたに向いているかもしれません。放射線治療科にご相談ください。
・根治的治療によく使われるもの : 頭頸部がん、肺がん、食道がん、子宮がん、前立腺がん
・手術と組み合わせて使われるもの : 頭頚部がん、乳がん、直腸がん
・症状緩和によく使われるもの : がんの種類によらず、脳転移、骨転移
(上記以外でも、放射線治療が向いている場合があります)
定位放射線治療
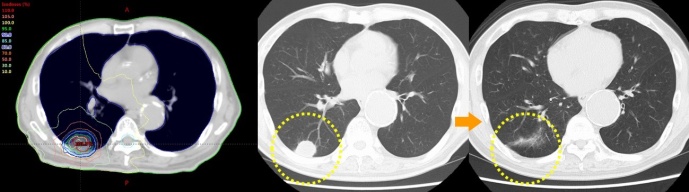
早期肺がん
左が治療前、右が治療後です。がんは消失して、照射範囲の肺だけに治療に伴う変化が出ています。
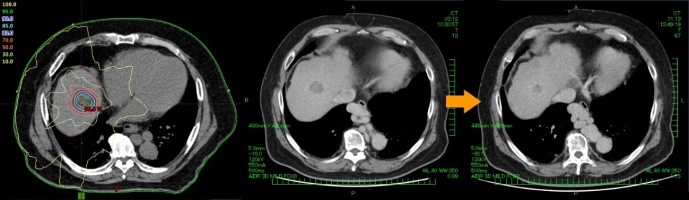
肝がん・肝転移
この症例は、数ヵ月かけてゆっくりと縮小したものです。肝機能障害はごく軽度でした。
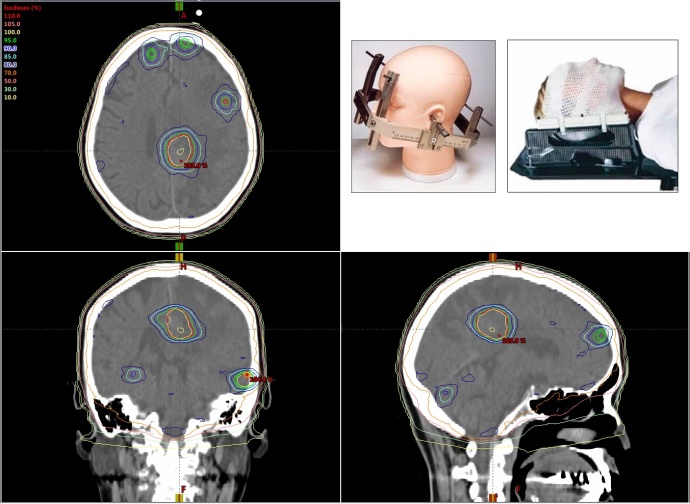
脳転移
多数の脳転移を一度に治療することも可能です。
以前は、図右上の左側のように頭蓋骨にピンを打って頭部を固定することが必要でしたが、現在は右側のようにプラスチックシェルによる固定が可能となり、更に苦痛の少ない治療になりました。
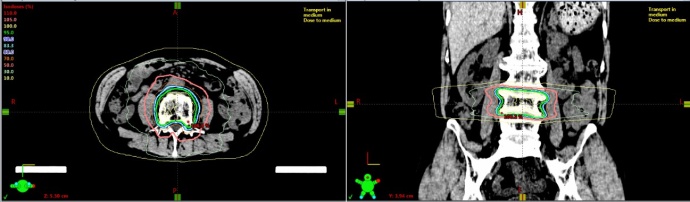
椎体骨転移
一定サイズまでの椎体骨転移に対して、脊髄を避けた形で従来よりも高い線量を照射する定位照射が保険適用となりました。
強度変調放射線治療(IMRT)
頭頚部がん
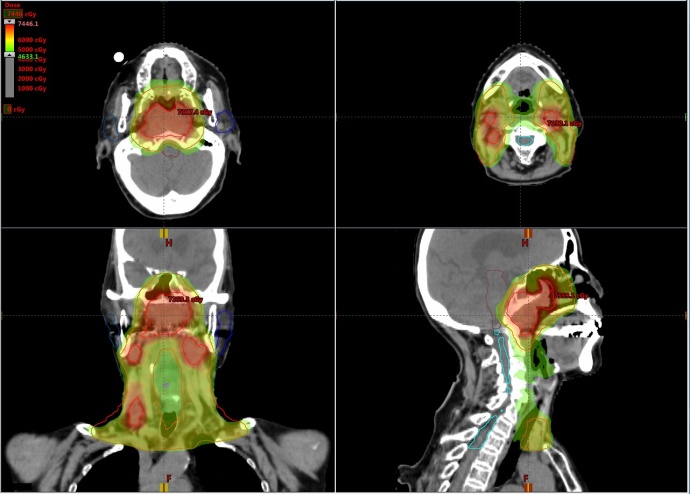
上咽頭がんの例です。画像内の色は、放射線量を表しています。このように、部位によって放射線の量に差をつけて照射することで、治療効果の増強と有害事象の軽減を実現することが可能になりました。
前立腺がん
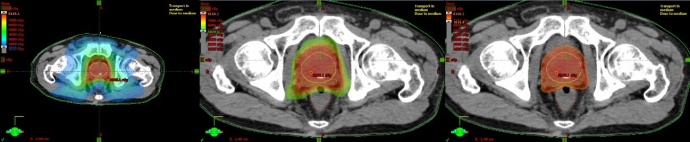
以前は球形や四角形以外の線量分布は困難でしたが、IMRTにより、前立腺の形に合わせて高線量を照射できます。直腸や膀胱の線量を落とすことができるので、有害事象は以前より軽減しています。
疾患・治療
あらゆるがん・悪性腫瘍で、放射線 治療を絶対に使わないというものはありません。一番最初に使うのか、他の治療が使えないときに使うのか、再発したときに使うのかなど、いつ使うのかは、がんの種類と進行度、患者さんの体力や年齢などの組み合わせで様々です。全てのパターンを挙げると、教科書一冊分になってしまいます。ここでは、がんの種類1つひとつを挙げることはせず、色々ながんに使える治療法の一部を紹介します。
強度変調放射線治療(IMRT / VMAT)
体外から放射線を照射する外部照射には、非侵襲的に、患者さんの負担が少なく、任意の部位に照射できるという大きな利点がありますが、周囲の正常組織にも一定の線量が照射されるという欠点を有しています。これに対して強度変調放射線治療(IMRT)は多分割絞りを操り、同一照射野内のビーム強度を調整して、隣接する重要臓器の線量を最小限にし、さらに標的臓器に線量集中性を高めた革新技術です。IMRTの臨床応用により治療成績向上と毒性の軽減が可能になっています。
当医療センターでは、2012(平成24)年よりIMRTを開始し、前立腺がん、頭頸部がん、脳腫がんについで消化器がん、婦人科がんなどの限局性固形腫瘍に対しても適応を満たせば実施しています。また、2017(平成29)年よりIMRTを進化させた強度変調回転照射(VMAT)を開始し、より高精度な放射線治療を提供しています。
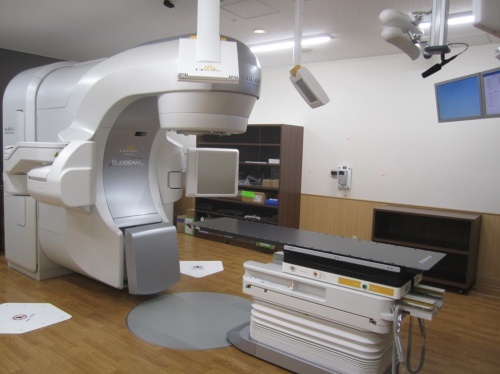
図1:当医療センターに導入されている放射線治療装置(TrueBeam STx)
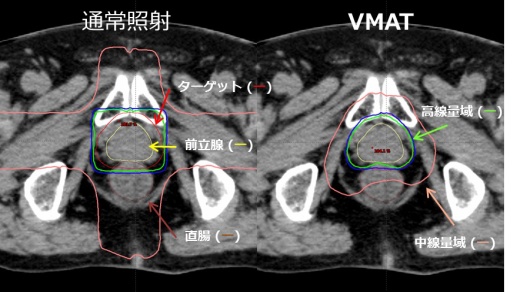
図2:前立腺がんに対する通常照射とVMATの線量分布比較
VMATを用いることにより、ターゲット部分のみに高い線量を投与し、直腸への放射線量が低減されていることがわかります。
定位放射線治療(体幹部 / 頭部)
定位照射は、比較的小さな病変に対してピンポイントで高線量を照射する治療です。腫瘍の位置合わせは、専用のマスクや固定具で固定を行い、画像誘導技術を用いて数mm以内の誤差であることを確認し治療を行います。当医療センターでは、呼吸性移動を伴う肺がん、肝がんに対しては適切な呼吸性移動対策を実施し、周りの正常組織への被ばく線量を可能な限り抑制しています。また、従来では脳腫瘍が複数ある場合、治療時間の増加が問題となっていましたが、新たな照射技術を用いることにより、短時間で効果的に治療が可能となりました。
保険適用となる症例は条件がありますので、詳細についてはお問い合わせください。

図3:脳定位照射におけるマスク固定
小線源治療(密封小線源治療)
密封小線源治療とは外部汚染のないように放射性物質を小さな容器に密封したものです。線源が小さいため、がん病巣内に施入する(組織内照射)、あるいは近傍の体腔内に刺入する(腔内照射)ことができます。小線源治療の利点は空間的線量分布が優れているため、高い局所効果が期待できます。実際に、古典的に舌がんに対する組織内照射や子宮頸がんに対する腔内照射には、本邦でも広く高い効果をあげています。当医療センターでは、画像誘導下小線源治療(Image-guided brachytherapy)を導入し安全な線量投与を心がけています。

RI内用療法(非密封小線源治療)
放射線性同位元素内用療法(以下、RI内用療法)は、放射線性同位元素を組み込んだ薬剤を経口的、あるいは経静脈的に投与し、標的臓器や標的悪性腫瘍に対して体内での放射線照射により治療効果をもたらす放射線治療です。
Q&A
- 放射線治療の副作用について
- 放射線治療の副作用は、どれくらい進行したがんで、何を目標として治療するかにより、大きく異なります。簡単に言ってしまうと、強い治療が必要な状態なら、副作用も強くなりがちですし、弱い治療ですませるならば、まったく副作用のないことも珍しくありません。放射線治療の技術が進歩して、以前よりも放射線の当たる範囲が狭くなってきており、同じがんでも以前より少ない副作用で放射線治療を受けられるようになってきています。但し、個人差も大きいので、放射線治療科を受診したときに「私の副作用は、どれくらいになりそうですか?」と確認してください。
- 放射線治療中の生活について
- 放射線治療を受けはじめてからしばらくすると、少し体が疲れやすくなることがあります。もし、疲れを感じはじめたら、十分な休息や睡眠をとるようにしましょう。治療中の運動や入浴については担当医にご相談下さい。
- 放射線のマーキングについて
- 治療期間中は消さないように注意していただいた皮膚のしるしは、放射線治療終了後は消えても差し支えありません。しかし、皮膚が弱っていることも多いので、無理にこすらず、自然に消えるのを待ちましょう。
- 放射線治療の効果について
- 病気の種類によって治療開始後間もなく効果の現れるものから、治療が終って1~2ヵ月してから現れるものまで色々です。詳しいことは担当の医師にお尋ね下さい。
- 被曝について
- 外照射の場合では、放射線治療室の外では、放射線治療を受けている患者さんのそばにいても、周囲の方に対しては全く影響がありません。また、患者さんから放射線が出るようなことはありませんのでご安心下さい。内部照射については、それぞれの核種において放射線防護上の規定がありますので、詳しくは放射線治療医にお尋ね下さい。
