眼科
特色
当医療センター眼科は、和歌山県全域および近隣の地域医療を担う基幹病院として高い医療水準を提供すると同時に、西日本を代表する医療機関の1つとして、最先端の眼科医療に取り組んでいます。
当科では、網膜硝子体、緑内障、白内障、眼形成、涙道などを中心に診療を行っています。昨今の医療高度化により、あらゆる疾患への対応は困難であるため、角膜疾患や斜視を含む小児眼科疾患などは、より専門性の高い他医療施設へ紹介させていただくこともあります。
2023(令和5)年の年間手術件数は3,067件で、主な内訳は白内障2,371件(多焦点レンズ52件)、硝子体手術404件、緑内障手術166件などです。
ご案内
初診の患者さんから、初診時の待ち時間が長すぎるというお声をいただき、2023(令和5)年4月より初診の患者さんの完全予約制を始めました。
紹介状をお持ちの方はかかりつけ医の先生から予約いただくか、ご自身で予約センター (予約センターはこちら)にお電話いただき、予約いただいた上で来院お願いします。当日、予約なしで来院されますと、受診できない可能性があります。紹介状をお持ちでない場合は、まずはかかりつけの眼科クリニックを受診ください。
再診予約をお持ちの患者さんで、病状が急に変わって、受診を早めたいという場合には当医療センター眼科受付 (代表 073-422-4171)までご連絡いただき、予約を変更して受診くださいますようお願いします。
チーム医療への取り組み
当科では8名の常勤医師がおり、入院患者さんのケアは複数の医師が関わります。外来の担当、手術の説明、執刀医、術後の病棟診察はそれぞれ異なることにご理解ください。「三人寄れば文殊の知恵」と言いますが、医師についても同じことが言えます。一人の患者さんを複数の医師が担当することで、良質の医療を提供できるように心がけています。
スタッフ紹介
医師
荻野 顕 (おぎの けん)
| 役職 | 部長 |
|---|---|
| 卒業年 | 2003(平成15)年 |
| 専門分野 | 網膜変性・涙道疾患 緑内障手術(流出路再建術、濾過手術) |
| 資格 |
日本眼科学会眼科専門医
日本網膜硝子体学会眼科PDT(光線力学療法)認定医
視覚障害者用補装具適合判定医師 |
| その他 | 臨床研修指導医 |
原田 康平 (はらだ こうへい)
| 役職 | 医長 |
|---|---|
| 卒業年 | 2013(平成25)年 |
| 専門分野 | 網膜硝子体 |
| 資格 | 日本眼科学会眼科専門医 日本角膜学会羊膜移植術者認定医 日本網膜硝子体学会眼科PDT(光線力学療法)認定医 |
| その他 | 臨床研修指導医 |
石倉 雅治 (いしくら まさはる)
| 役職 | 医師 |
|---|---|
| 卒業年 | 2015(平成27)年 |
| 専門分野 | 網膜硝子体 |
| 資格 | 日本眼科学会眼科専門医 |
吉村 昭人 (よしむら あきひと)
| 役職 | 医師 |
|---|---|
| 卒業年 | 2017(平成29)年 |
| 専門分野 | 網膜硝子体 |
| 資格 | 視覚障害者用補装具適合判定医師 |
土井 佑太 (どい ゆうた)
| 役職 | 医師 |
|---|---|
| 卒業年 | 2019(平成31)年 |
| 専門分野 | 眼科一般 |
| 資格 |
田上 優佳 (たがみ ゆうか)
| 役職 | 医師 |
|---|---|
| 卒業年 | 2020(令和2)年 |
| 専門分野 | 眼科一般 |
| 資格 |
岡 由佳子 (おか ゆかこ)
| 役職 | 医師 |
|---|---|
| 卒業年 | 2021(令和3)年 |
| 専門分野 | |
| 資格 |
外来担当医表
|
場所 |
西館1階(1C) |
|---|---|
|
注意事項 |
初診、再診ともに「完全予約制」です。 |
| 予約方法 | 初診
①他の医療機関からの紹介状がある場合
予約センターにて電話で事前予約(0120-936-385)
予約受付時間 平日 9時~19時
土曜日 9時~13時
※ 日・祝日を除く
②他の医療機関からの紹介状がない場合 他の医療機関を受診ください |
|
区分
|
月曜日
|
火曜日
|
水曜日
|
木曜日
|
金曜日 |
|---|---|---|---|---|---|
|
A
|
原田 |
荻野 |
担当医 |
荻野 |
石倉 |
|
C |
吉村 |
- |
岡 |
- |
原田 |
(2024年4月1日~)
※ 都合により変更する場合もありますのでご了承ください。
※ 区分 (A:紹介予約 B:当日初診 C:予約再診 D:当日再診)
※ 赤字の名前は女性医師です。
外来担当医表(専門外来)
黄斑浮腫治療外来では加齢黄斑変性、糖尿病黄斑浮腫、網膜静脈閉塞症に伴う黄斑浮腫、ぶどう膜炎に伴う黄斑浮腫、中心性漿液性脈絡網膜症、近視性脈絡膜新生血管に対する治療中の患者さんの診察、治療を行います。
|
専門外来
|
月曜日
|
火曜日
|
水曜日
|
木曜日
|
金曜日
|
|---|---|---|---|---|---|
| 黄斑浮腫治療 |
吉村
|
原田
|
石倉
|
土井
|
岡
|
(2024年4月1日~)
※ 都合により変更する場合もありますのでご了承ください。
※ 午前のみ、予約制。
※ 赤字の名前は女性医師です。
手術日:月曜日〜金曜日
診療実績
2023(令和5)年手術件数
| 白内障超音波乳化吸引術 | 2,371件 |
|---|---|
| (多焦点) 52件 |
|
| 硝子体手術 | 404件 |
| 緑内障手術 | 166件 |
| 眼瞼手術(眼瞼下垂、内反症) | 6件 |
| 涙道手術 | 29件 |
2022(令和4)年手術件数
| 白内障超音波乳化吸引術 | 2,290件 |
|---|---|
| (多焦点) 53件 |
|
| 硝子体手術 | 444件 |
| 緑内障手術 | 213件 |
| 眼瞼手術(眼瞼下垂、内反症) | 13件 |
| 涙道手術 | 27件 |
2021(令和3)年手術件数
| 白内障超音波乳化吸引術 | 2,279件 |
|---|---|
| (多焦点) 54件 |
|
| 硝子体手術 | 397件 |
| 緑内障手術 | 229件 |
| 眼瞼手術(眼瞼下垂、内反症) | 22件 |
| 涙道手術 | 16件 |
患者さんへ
当科では2023(令和5)年4月より完全予約制としました。初めて当科を受診される患者さんは、かかりつけの先生からご紹介いただくようにお願いします。予約センターを通じて新患外来の予約ができますので、まずは予約センターへご連絡ください。
当科では、急性期の患者さんに十分に時間をとって説明および治療をするために、定期的な経過観察、投薬につきましては地域のかかりつけの先生に紹介しています。また、地域の先生方とは常に連携し、再度当科での治療が必要なりましたら、適宜ご紹介いただいています。
・予約票の予約時間は、来院目安時間としています。診察前に多種の検査を行いますので、診察開始の時間ではありません。
・検査の中には、瞳孔を開いて行う検査や眼帯をして帰宅していただく場合がありますので、ご自身での運転による来院は控えてください。
・コンタクトレンズをご使用の方は、外して検査を行うことがありますので、コンタクトレンズケースをご持参ください。
地域の先生方へ
患者さんの声を受けて、2023(令和5)年4月より初診患者さんにつきましても完全予約制とさせていただくことになりました。お手数ですが、予約センターを通じて、クリニックから外来予約いただくか、患者さん本人に必ず予約していただいた上で受診するよう、ご案内をお願いいたします。
網膜剥離や急性緑内障発作など当日受診を必要とする場合は、対応させていただきますが、白内障などで当日予約なしで受診されますと、後日の予約をおとりし、帰宅いただく場合があります。
ご紹介いただきました患者さんは、治療後すみやかに、もしくは治療中にも診療情報提供書を作成し、適宜ご紹介いただきました先生方のクリニックへ通院いただいています。十分な診療情報提供となるように心がけていますが、お気づきの点がありましたらご連絡ください。
白内障手術について
白内障手術は日帰り、入院(片眼1泊2日、両眼2泊3日~4泊5日 ※ 曜日によって異なります)ともに行っています。日帰り手術はつきそいの方が必要ですので、つきそいの方がおられない場合は入院していただいています。
2020(令和2)年4月から多焦点レンズによる白内障手術は選定医療となり、生命保険の先進医療特約は使えなくなっています。単焦点レンズによる白内障手術よりも自己負担が高額となります。
|
多焦点レンズ(片眼)の老視矯正にかかわる自己負担金(税込)
|
|
| 3焦点(乱視矯正あり) | 231,000円 |
| 3焦点(乱視矯正なし) | 209,000円 |
| 2焦点(乱視矯正あり) | 176,000円 |
| 2焦点(乱視矯正なし) | 165,000円 |
白内障手術ではORA術中波面収差解析装置(図1)を導入し、眼内レンズの度数選択や乱視用レンズ挿入の際に役立てています。

図1.ORA術中波面収差解析装置
特殊な白内障手術(眼内レンズ強膜内固定法)
白内障手術は通常、混濁した水晶体のうち嚢(ふくろ)を残して、混濁を除去し、眼内レンズを嚢内(ふくろの中)に固定します。しかし、水晶体嚢を支えるチン小帯が弱い場合や、以前に挿入した眼内レンズが落下した場合などには、新しい眼内レンズを嚢内ではなく、強膜(眼球壁)に固定する眼内レンズ強膜内固定法(図2)を行う必要があります。
この方法は通常の白内障手術よりも術後視力改善に時間がかかり、屈折誤差が出やすいですが、年間50例ほど行い、比較的安定した術後成績となっています。(図3)
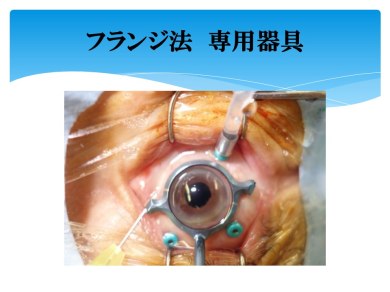
図2.眼内レンズ強膜内固定法
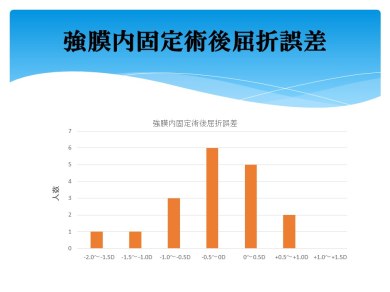
図3.強膜内固定術後の屈折誤差
硝子体手術について
硝子体は眼球の中にある透明なゼリー状の組織です。この硝子体が炎症・出血などにより濁ったり、網膜を牽引し網膜剥離となったり、様々な疾患を引き起こす原因となります。
硝子体手術とは、この混濁した硝子体や網膜への牽引、増殖組織の切除など、疾患に応じた治療を行い網膜の機能や、視力を回復させます。
現在では、手術機械や手術技術の進歩により比較的安全に手術ができるようになりました。当医療センターでも最新の手術設備と熟練したスタッフで対応しています。
ほとんどの手術は局所麻酔(テノン嚢下注射)で行い、眼球に小さな穴を3ないし4ヵ所あけ目の中を灌流液で置き換えながら、器具を挿入して、出血などで混濁した硝子体や膜様組織を切除して吸引除去します。疾患により、ピンセットのような器具で増殖組織や、網膜の一部を剥離したり、網膜にレーザーを照射したりと必要に応じた処置を行います。白内障がある患者さんは、白内障も同時に治療しています。
網膜剥離や黄斑円孔などの疾患では、灌流液をガスに入れ換えて手術を終えます。 手術時間は症例により異なりますが、約20分から1時間で終了します。
適応疾患
裂孔原性網膜剥離、硝子体出血、黄斑前膜、黄斑円孔、糖尿病網膜症、眼内炎など様々な病気が適応になります。
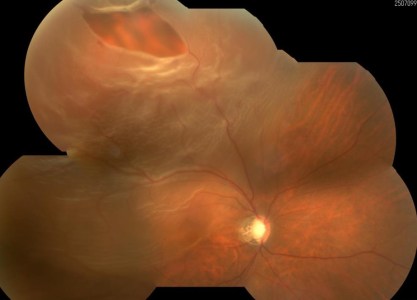
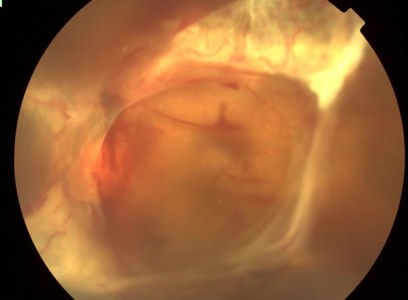
裂孔原性網膜剥離
網膜に孔(網膜裂孔・網膜円孔)が開いてしまい、網膜の下に水(液化硝子体)が入り込み視力障害などを来します。剥離が進行すれば、すべての網膜が剥がれてしまいます。網膜に孔が開く原因として、老化・網膜の萎縮・外傷などがあります。近視、特に強度近視でより多くみられ、どの年齢でも網膜剥離になる可能性がありますが、20代と50代の人に多いといわれています。
糖尿病網膜症
網膜の毛細血管が障害され眼内の循環が不良になり、網膜に障害が生じてきます。網膜症が進行すると、さらに新生血管と呼ばれる病的な血管や、新生血管を含んだ増殖組織を生じ、最も重症の場合には失明に至ります。
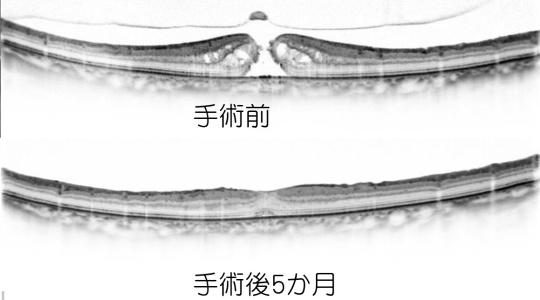
黄斑前膜
網膜上膜、網膜前膜、黄斑前膜などともよばれ、黄斑(網膜の中央)の表面に膜が形成される疾患です。膜が縮んでくると、網膜に皺(しわ)ができます。早期には自覚症状はなく、人間ドックなどで偶然発見されることも珍しくありません。進行すると、物が歪んで見え(変視症)、視力低下が生じます。
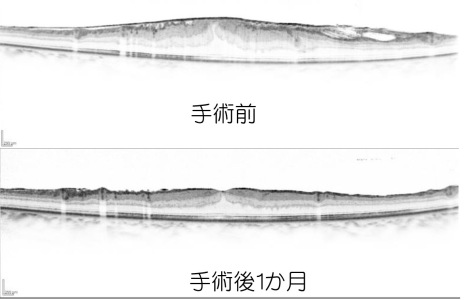
黄斑円孔
黄斑に穴があく病気です。だいたいは加齢によって硝子体が縮むときに、網膜がひっぱられて穴があきます。真ん中がかすんだり、歪んで見えます。中心外視力には影響ないため、完全な失明に至ることはまれです。時に自然閉鎖を認めますが、多くの場合硝子体手術が必要になります。
当医療センターの硝子体手術実績
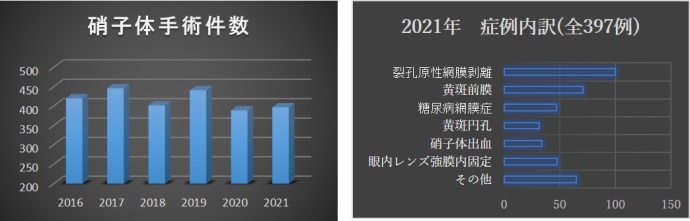
年間約400件の硝子体手術を行っています。※硝子体注射などは含まず
2021(令和3)年網膜剥離(増殖硝子体網膜症、巨大裂孔網膜剥離含む)の初回治療復位率は90%以上で、黄斑円孔の初回閉鎖率97%でした。
緑内障手術について
緑内障は点眼で治療を開始することが一般的であり、多くの患者さんが点眼により十分な眼圧下降が得られます。点眼の種類や内服薬を増やしても十分に眼圧が下降せず、視野の悪化が進行する場合にレーザーや手術を行うことを検討します。
しかし、緑内障手術は「見やすくなる」手術ではありません。眼圧を下げることにより現在の視機能をできるだけ長く保つための手術です。そのため、患者さんも医療者側も、どうしても手術へのハードルは高くなりがちです。そのハードルが必要以上に高くなり、患者さんへの不利益とならないように、当医療センターでは下記のように診療しています。
緑内障手術は、従来、線維柱体切開術(トラベクロトミー)眼外法および線維柱体切除術(トラベクレクトミー)という手術が行われてきました。それらの手術に加えて近年、線維柱体切開術眼内法や小さいインプラントを設置する手術が登場しています。これらの手術はmicro invasive glaucoma surgery(MIGS)と呼ばれ、従来の手術と比較して短時間で済み、正常組織を温存しやすいことが特徴です。当医療センターでもマイクロフックを用いた線維柱体切開術眼内法を行っており、下記のような一定の成績を修めています(図4)。
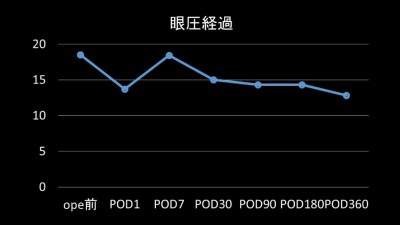
図4.MIGS術後の360日までの眼圧推移
また、MIGSの他に、難治性の緑内障の治療を目的としてアーメド、バルベルトといったロングチューブインプラント手術が開発され、2016(平成28)年から当医療センターでも行っており、海外での成績と同じような結果となっています(図5)。 当初は、複数回手術を受けた症例や血管新生緑内障など難治性緑内障のみに行っていましたが、入院期間を短縮できることや、術後処置が少ないことなどから、高齢の方には積極的に行うようになってきました。
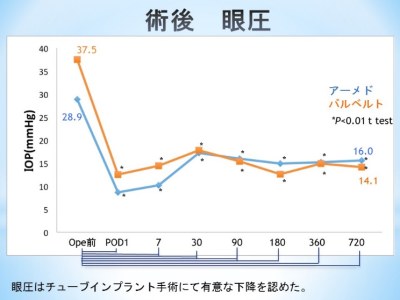
図5.ロングチューブインプラント手術後720日までの眼圧推移
手術の種類によって、それぞれメリット、デメリットがあり、個人の状態を考えながらどのような手術を行うかを選択しています。MIGSは低侵襲ですが、眼圧降下は線維柱体切除術(トラベクレクトミー)やロングチューブインプラント手術に劣ります。トラベクレクトミーはとても眼圧が下がりますが、術後のケアに注意が必要です。ロングチューブインプラント手術も眼圧はよく下がり、術後のケアは少ないですが、人工物ならではのトラブルが存在します。
黄斑浮腫治療について
地域連携
黄斑浮腫治療外来に受診されたことがある患者さんは、黄斑浮腫の再燃の場合紹介状をお持ちであれば、患者さんからも電話予約ができます。手続きについては予約センターではなく、眼科外来受付で対応しています。また、予約日の変更についても電話で行っています。
▶TEL:073-422-4171(代表)より「眼科外来」への転送を指示ください。
眼科外来受付事務員に「黄斑浮腫治療外来の予約」とお伝えください(平日15:00-17:00)。
待ち時間について
黄斑浮腫治療外来を設置するまでは、初再診の区別なく、緑内障、網膜硝子体疾患、白内障などさまざまな疾患と同様に黄斑浮腫についても診療を行っていました。そのため、予約されていても前後の患者さんの状況によって予約時間に診察できず長時間お待たせすることがありました。
現在、黄斑浮腫治療外来は月~金まで毎日1名ずつ担当を決め、午前20人(金曜日は午後も)の予約制としています。また、SS-OCTを黄斑浮腫治療外来専用機として使用することで、検査もスムーズに行うことができるようになりました。
▶ 再来受付~会計終了までの平均時間(2023.3月第2週)
1時間43分 (注射を行った方 1時間48分)
治療プロトコールの検討
黄斑浮腫治療については、現在、5種類の抗VEGF薬が保険適用されています。薬には必ず一長一短があり、新薬が最良とは限りません。そのため論文で知識を蓄積し、様々な疾患に対してどの薬剤を選択するかを判断する必要があります。ただ、論文でのプロトコールは厳密なことが多く、実際の診療で遵守することが難しいこともあり、自施設での治療成績を振り返ることが必須となります。この作業は、診療の質を守るために大変重要な作業だと考えており、随時黄斑外来を受診される患者さんのデータを日々蓄積し解析し続けています。
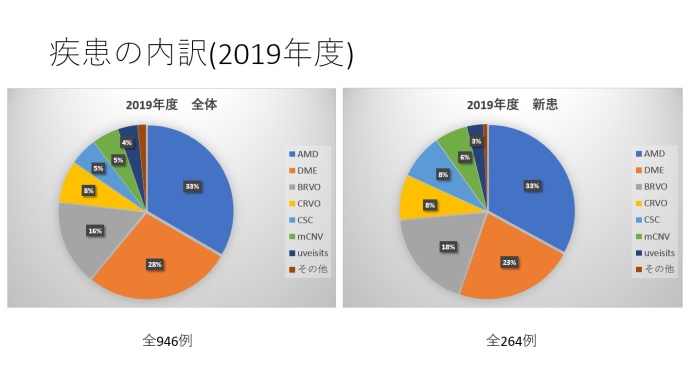
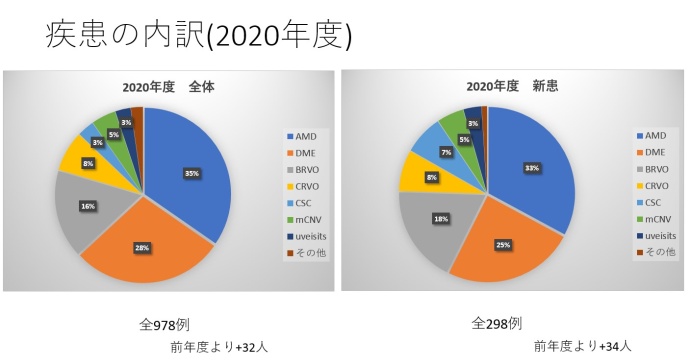
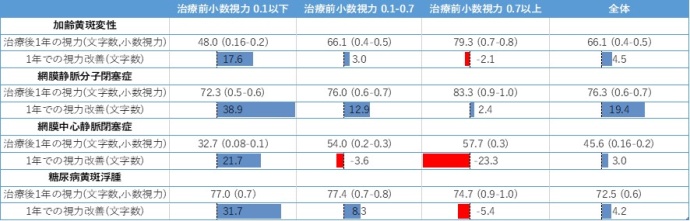
令和2(2020)年度初診患者さんに対して、1年間で実施した注射回数の平均は、加齢黄斑変性5.3回、網膜静脈分枝閉塞症4.6回、網膜中心静脈閉塞症4.6回、糖尿病黄斑浮腫4.0回でした。
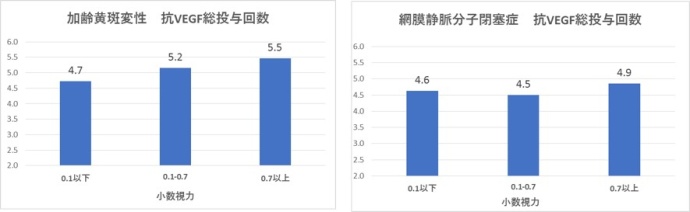
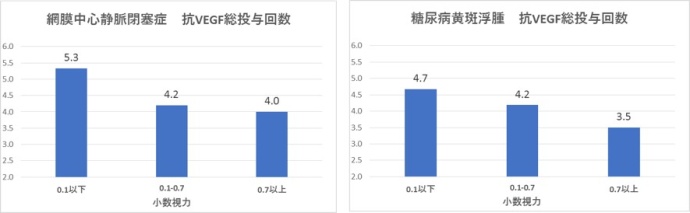
この治療によって得られた1年後の視力改善は、ETDRS文字数換算で加齢黄斑変性では4.5文字改善(もともと0.5以下の方は8.6文字改善)、網膜静脈分枝閉塞症では19.4文字改善、網膜中心静脈閉塞症では3.0文字改善、糖尿病黄斑浮腫では3文字改善となっています。
さて、治療前視力ごとにそれぞれの疾患を分けてみてみますと、加齢黄斑変性では視力の良い症例の視力維持は難しく、0.2~0.4ぐらいの視力の症例は少し改善する傾向があります。網膜静脈分枝閉塞症ではどの視力群でもある程度視力改善する傾向にあります。ただ、治療前に0.1未満でなければ、0.5~0.6程度の視力まで改善するのが平均となります。網膜中心静脈閉塞症は治療開始前から視力が0.1未満のものが半数弱で、それらは治療に反応しますが、0.1程度までの改善が限度です。糖尿病黄斑浮腫は視力変動が少ないようです。
患者さんの反応はというと、網膜静脈分枝閉塞症の初回投与後以外は目立って喜ぶ方はおられません。ただし、当外来を受診される患者さんの姿勢には変化を感じます。加齢黄斑変性や糖尿病黄斑浮腫など、再発を繰り返す疾患では、治癒ではなく寛解を目指し治療することが重要となります。担当医がそのような疾患特徴をきちんと理解して、患者さんに対して丁寧に説明していることもあり、徐々に前向きに抗VEGF治療に取り組まれる患者さんを見掛けるようになりました。このような変化は、今後、長期的な治療成績に影響を及ぼす大きな因子の1つになり得るだろうと考えています。
これらの治療結果は現時点で妥当な範囲であると考えていますが、今後も新しく出てくる薬剤を導入し、治療回数を減らしながらも、同等以上の視機能維持を目指したいと考えています。
2023(令和5)年4月24日
