最新の情報などHotなニュースから気持ちが和らぐほっとする話題まで日赤和歌山からお届けします。

がん放射線治療の第一人者であり、高度医療に取り組んできた平岡院長が、がんについてわかりやすく解説します。ティーカップを片手にお気軽にお読みください。
2019/02/12
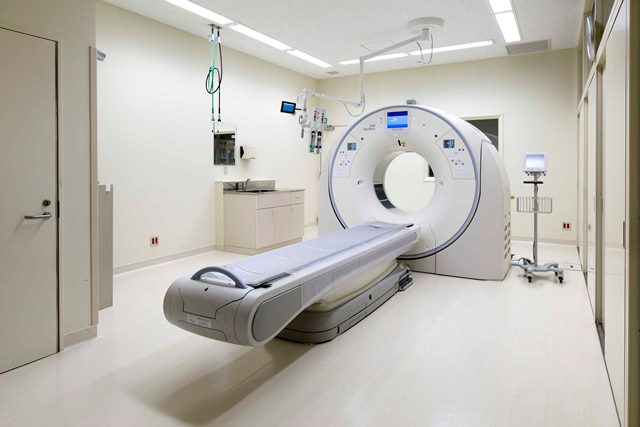
さて、前回に引き続き、放射線の一つであるX線を使った画像診断の話題です。
今回はCT検査について、掘り下げていきたいと思います。
CTとは、Computed Tomography(コンピューター断層撮影法)の略称です。
X線とコンピューターを合わせて、画像を写し出す技術です。
私がCTの画像を初めて見たのは医師になって間もなくの頃(40年以上前)でした。頭を切らずに脳の断面の鮮明な画像が見られたのは、とてつもない衝撃で、今なお鮮明に覚えています。
当センターにも、平成28年8月に最新鋭のCT装置(320列CT)を導入しました。
40年以上経っても、検査として有用な技術なのです。
体の中を写し出す仕組み
CT検査は、CT装置の中に入り、X線を360度から当てて体の様子を画像化します。多くの場合で、がんをより明確に描出するため、静脈から造影剤を投与します。
体をスキャンするような形になり、得られたデータはコンピューターで計算され画像となることでわたしたちの目で見えるようになります。
体のどの部分でも、輪切りにしたような鮮明な画像を撮ることができます。
切っていないのに、すごいですよね。
開発当初は1枚の画像を作るのに10分ほどかかっていましたが、当センターに導入されたような最新鋭の装置ではものの数秒で高精細な画像が撮れるようになりました。

脳腫瘍、頭頸部がん、肺がん、肝がん、膵がん、腎がん、膀胱がんなどに
画像診断にはそれぞれに得意・不得意の部位等があるのですが、CT検査は脳腫瘍、頭頸部がん、肺がん、肝がん、膵がん、腎がん、膀胱がんなどのがん診断に極めて優れています。
ただ、気にされる方が多いのが、CT検査で受ける放射線量についてです。
他の検査に比べ、被ばく線量が高いと言われています。これは長年にわたって、CT検査の課題でもあります。
しかし、新しい画像処理技術により、少ない放射線量で従来と同程度の画質を提供できるようになっていますので、安心して検査を受けていただければと思います。
CT検査に限らず、医療行為にはメリットもあればデメリットもあります。
他の画像診断では得られない高精細な画像を得えられるCT検査はなくてはならないものです。
こまめな検査で小さな病変も早く見つけ、早期治療につなげていきたいですね。
さて、次回は言葉を見聞きしている人も多いと思われる、MRI検査についてです。
ではMRIとは何か?何に有用なのか、詳しくお伝えします。
平岡 眞寛(ひらおか まさひろ)
日本赤十字社和歌山医療センター名誉院長。
1995年43才で京都大学 放射線医学講座・腫瘍放射線科学(現:放射線医学講座 放射線腫瘍学・画像応用治療学)教授就任、京都大学初代がんセンター長。日本放射線腫瘍学会理事長、アジア放射線腫瘍学会連合理事長、日本がん治療認定医機構理事長、厚生労働省がん対策推進協議会専門委員なども務めるがん放射線治療の第一人者。世界初の国産「追尾照射を可能とした次世代型四次元放射線治療装置」を開発し、経済産業大臣賞、文部科学大臣賞、JCA-CHAAO賞等を受賞。2016年4月から2022年3月まで当医療センター院長。2021年1月から、がんセンターで放射線治療(週1回外来診察あり)を担当。